2024年9月17日から9月30日の期間に
MRM室のサービスをご利用いただいた皆様に実施した
「医療安全におけるルール遵守に関するアンケート」
のアンケート結果を報告いたします。
※37病院(病院と回答者の属性は結果のQ1~3参照)からご回答いただきました
~ アンケート結果からルール遵守について考える~
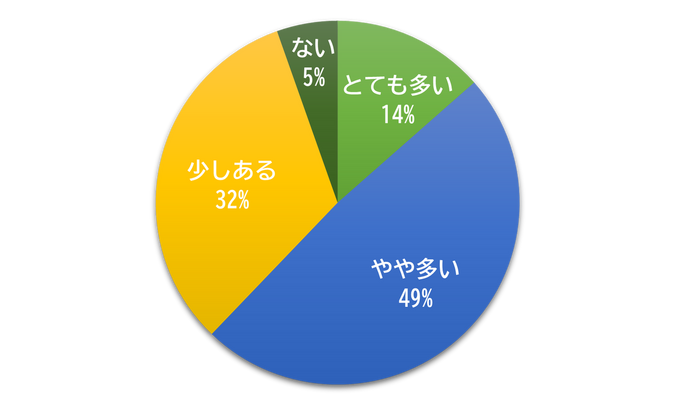
✤Q4:「病院や部署で必要にも関わらず遵守されていないルールがどのくらいありますか?」
✤Q5.「病院や部署で決められたルールで、遵守されないルールの例を具体的に教えてください。」からわかること
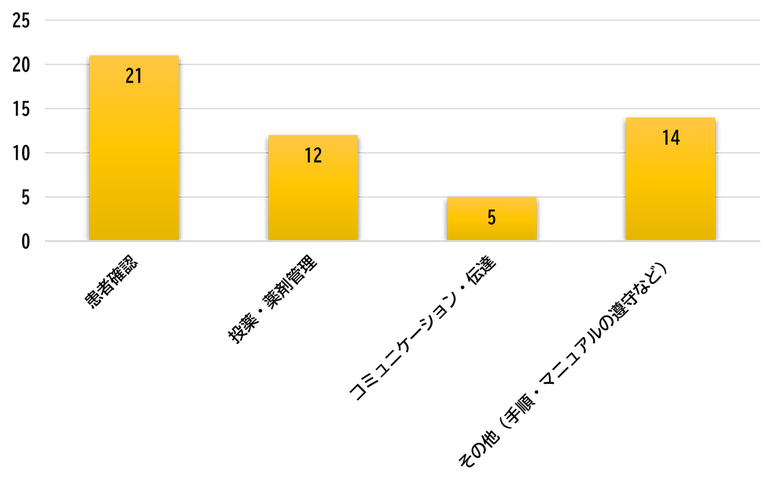
アンケートのQ5の回答から、遵守できないルールを大まかに以下の4つに分類しました。その結果、患者確認に関するものが最も多く21件の回答がありました。患者確認は、その後の治療や患者への影響が大きいことから、医療安全の取り組みでも大きな課題ですが、実施できていない現状があるようです。
①患者確認に関するもの
②投薬・薬剤管理に関するもの
③情報共有(コミュニケーション)に関するもの
④その他(手順・マニュアル遵守など)
Q5では、「三点認証を点滴投与後に行い患者誤認発覚」「注射実施における三点認証が事後になる事もある」「PDA(Personal Digital Assistant:携帯情報端末)を使用していないスタッフがいる」などの患者確認を容易にするPDA認証(※)などのルール違反に関するものが散見しています。ヒトの曖昧さによるエラー回避のために機器を活用しても、本来の効果を得ることができません。
職員は、認証を省いたり実施後にまとめて認証していることから、『認証する目的(意味)を正しく理解していないこと』が伺えます。複数の病院から報告されているため、この点に注目した対策を検討してみるのも一案です。
(※) PDA(Personal Digital Assistant:携帯情報端末)を使ったバーコード認証
また以下の事例のように、PDAで三点認証を遵守しても、交換するシリンジポンプの薬剤と交換する薬剤の照合を行えないために、誤投与が発生した事例も多くの病院で発生しています。三点認証やPDA認証は、ヒト・モノ・指示簿をどのように認証(確認)し実施するのか自施設のルールを再確認してみましょう。
例)複数シリンジポンプを使用中の患者で、シリンジ交換をする際に、患者と交換する 薬剤のPDA認証は行ったが、薬剤名の確認を怠り、異なる薬剤を投与しているシリンジを交換し誤投与となった。
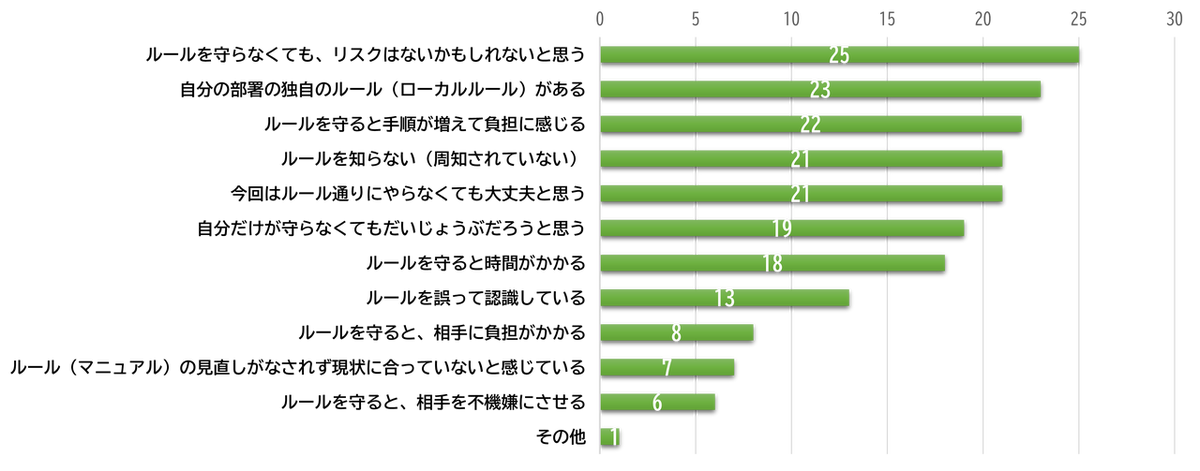
✤Q6:「病院で決められたルールを守れない要因」から得られるヒント
Q6の「ルールが遵守されない要因」については、選択件数が最も多かったのは、「ルールを守らなくても、リスクはないかもしれないと思う」25件、「自分の部署の独自のルール(ローカルルール)がある」23件、「ルールを守ると手順が増えて負担に感じる」22件でした。

✤ Q7「工夫したことにより、ルールの遵守率をあげた経験」から読み取れること
患者誤認が増えた時期に「同姓者数のニュース」を発行したり確認方法を繰り返し周知した。数ヶ月効果あっても数ヶ月でもとに戻る状況はあった。
という意見がありましたが、定期的に繰り返し周知する方法は有効で、たとえ数ヶ月で元に戻ることがあっても、方法を変えるなどして「根気強く周知し続けること」が重要です。
また「看護部委員会活動に取り込み、強化指導、手順テスト実施した」という意見がありましたが、実際に多くの病院が、以下のような取り組みを行っています。
✤✤全国の病院の取組み例
①輸液ポンプとシリンジポンプの操作手順に関するアンケートを毎年同じ月に実施し、ルールを再確認してもらう
②毎月1回モニターアラームラウンドを実施。結果を年2回~3回毎にレター(ポータルサイトなど)で回覧
③定期的に患者と職員にどのくらい名乗ってもらっているかアンケートを実施
④スリッパの導入率を定期的にラウンドやアンケートで調査
⑤半年に1回麻薬に関するテストで知識を確認することにより、ルールを再確認してもらう
⑥職員がバーコード認証で確認しているかについて、患者に確認アンケートを実施し、遵守状況の結果を職員にフィードバックする ✤✤✤✤✤✤✤✤✤✤✤✤

✤ Q8 フリーアンサーから読み取れること
医療安全管理に関わる皆さんは、日々様々な悩みを抱えながら、工夫して医療安全対策に取り組んでいる事が伺える内容でした。
「患者誤認防止のためではあるが、総合受付・会計では十分に遵守されていない。直接的な医療提供部門でないため『氏名を名乗らせる』ということに、抵抗感があるようである」という意見がありました。病院を受診すると、患者対応の一番初めと最後に関わる窓口を担当している部署では、直接患者からの意見を受け止めることも多く、確かに多くの病院で、苦慮したり、抵抗感があるという話を耳にします。
この件については、患者に協力を依頼するだけではなく、病院の方針を外来のフロアやエレベーター内などの患者の目につくところにポスターなどの掲示で明確にすることで、「患者さんの安全のために」と医療職よりも事務職が率先して取り組んでいるという病院もあります。

一方で、「改善策としてルールを増やすのではなく、現在のルールが「なぜ守られなかったのか」を分析することが重要である。そのためには、日頃から報告しあえる環境作りをおこない、誰もが患者の安全・自分の安全として考えられることが基盤となる」というポジティブな意見もありました。

「ルールを遵守している部署では、インシデントが少なく業務も整理され時間外も少ない」という意見もありました。ここで述べられている関係は一概には一般化できませんが、部署内で手順を明確にして全員でそれを守ることで、業務が円滑となり、結果としてインシデントが減少したり、時間外業務が減ったりする可能性はあると思われます。

<結果>~回答していただいた病院の基礎データ~
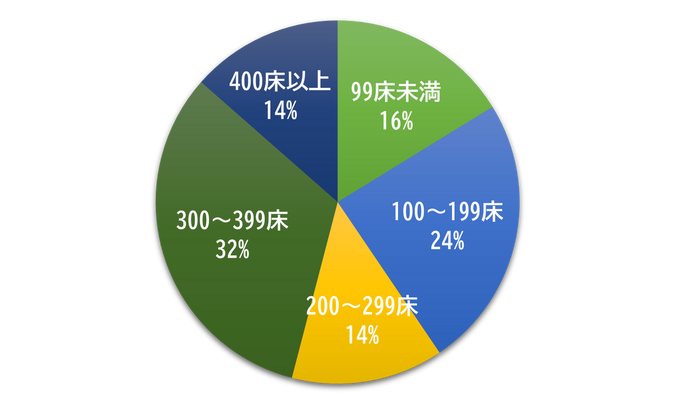
Q1. 病床数
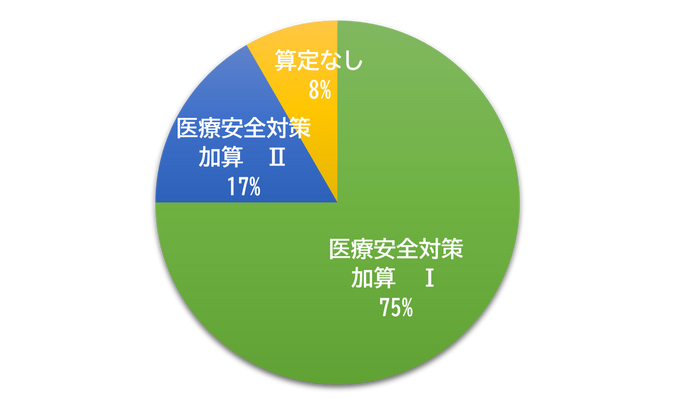
Q2. 医療安全対策加算の算定状況
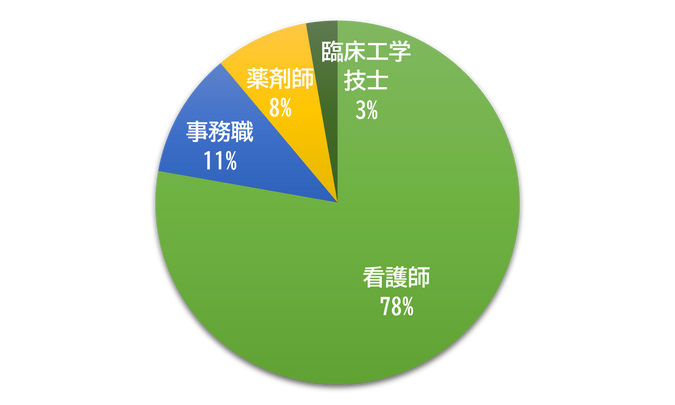
Q3. 回答者の職種
<結果>ルール遵守・違反について
Q4.病院や部署で必要にも関わらず遵守されていないルールがどのくらいありますか?
Q5. 病院や部署で決められたルールで、遵守されないルールの例を具体的に教えてください。
遵守されないルールの具体例>>>>
1. 患者確認に関するもの
❈ 99床未満
・患者名を確認する時、患者に名前を名乗ってもらうルールだが、全部署徹底されていない
・患者自身に名乗ってもらうルールだが、医療者が「○○さんですか?」と確認している
❈ 100ー199床
・患者確認:「お名前をフルネームでおっしゃって下さい」
・患者誤認防止策で氏名はよいが生年月日を省略している
・名前確認時のルール(患者に名乗ってもらう、もしくはネームバンド確認)
・与薬直前の患者確認(薬の患者氏名と患者の照合確認を行なわず誤認)
・点滴投与の際(三点認証を点滴投与後に行い患者誤認)
・配膳時の患者確認(食札の名前と患者を照合せず誤配膳)
❈ 200ー299床
・服薬時、点滴時の患者確認
・外来診察時の患者確認(特に医師がマイルールすぎる)
❈ 300ー399床
・指差呼称での確認(投薬や調剤)
・氏名確認の手順
・患者さんからの名乗り確認
・名乗り確認(300ー399床)
・患者の本人確認をする際に、自称させることが遵守・徹底できていない
・氏名を確認する場合、フルネームでというルールだが、姓しか確認しない
・患者誤認防止のための患者識別(2識別以上の確認)(300ー399床)
・患者確認で、患者からフルネームで名乗ってもらう(300ー399床)
❈ 400床以上
・患者確認・照合の手順。患者確認は全ての行為の基本としているが、毎月3~5件は患者誤認が生じている
・患者確認の手順が遵守されない
・書類等を渡す際の患者やご家族との氏名確認をしない
・検査実施前の患者氏名を確認しない
2. 投薬・薬剤管理に関するもの
❈ 99床未満
・多忙を理由に、確認を怠る
・薬品名を2人で確認することになっているが、1人で確認している
❈ 100ー199床
・注射実施時の機械認証の省略
・単独投与薬剤の投与方法の間違い
・注射実施時のバーコード認証
・ダブルバッグ製剤は外袋を開封後隔壁を開通し準備しているが、開通を忘れる
・点滴投与直前の開通確認を行わず投与する
❈ 200ー299床 回答なし
❈ 300ー399床
・薬剤のチェック手順(薬剤確認手順を守らず正しく指差し呼称していない)
・ダブルチェックするルールの場面で、ダブルチェックしなかった
・内服確認しなかったために患者の過剰・過少内服に数日気づかなかった
❈ 400床以上
・電子カルテの処方と投与薬の照合
・投与薬とリストバンドの氏名照合
・薬剤の投与や採血時にPDAを使用して患者確認するルールだが、PDAを使用していないスタッフがいる
3. コミュニケーション・情報伝達に関するもの
❈ 99床未満
・(指示を出したなど)伝達すべきルールのところ、伝達されないことが多い
❈ 100ー199床
・管理の連絡方法の手順など
❈ 200ー299床 回答なし
❈ 300ー399床
・指示変更や追加指示が出た場合、医師はリーダー看護師へ連絡するルールのところ連絡しない
❈ 400床以上
・退院時チェック表で確認するルールだが、記載ミスや確認漏れがある
・オーダー締め切り時間後、臨時や緊急指示入力した医師が、看護師へ連絡しない
4. その他(手順・マニュアルの遵守など)
❈ 99床未満
・検体と検体ラベルは別々に提出しない(一緒に提出)ルールだが、検体ラベルは後から持ってくると伝え、検体だけを提出する(99床未満)
・(物品を)持ち出しを行う際には、持ち出した物と持ち出した者を記入するルールだが、記入せずに持ち出す(99床未満)
❈ 100ー199床
・付箋の貼り付けルールなど
❈ 200ー299床
・患者誤認防止マニュアル
・確認方法マニュアル
・内服投与・患者など必要な確認ができていない
❈ 300ー399床
・夜間の点滴の認証で、患者を起こしてしまうとの理由からIDバンドのバーコードで読み取らず、カルテ上で(右クリックして)実施
・手順として受け持ち看護師が送信機装着後、セントラルモニタから入床することになっているが、入床ルールを守らず、結局未登録のままで、電子カルテにデータが保存されていなかった(「後回し」「他者が登録したと思い込み担当者も未確認だった」「送信機の小窓の波形確認にとどまる」などが繰り返されている)
・転倒転落アセスメントや転倒防止グッズの正しい使用方法
・6Rのチェック
・口頭指示
・指差し呼称
・リストバンド装着
❈ 400床以上
・スリッパ禁止(スリッパをそのまま履いていても指導しない)
Q6.病院で決められたルールを守れない要因と思われるものをすべて選んでください。
※ここでは人の要因についてお聞きしています。
Q7. 工夫したことにより、ルールの遵守率をあげた経験などがありましたら教えてください。
❈ 99床未満
・締め切り時間以降入力できないようにするシステムの導入で、連絡を入れるルールが守られるようになった
・間違った薬剤(規格違い・外見上類似した薬剤)の写真を撮って全体に周知した
❈ 100ー199床
・「お名前をフルネームでおっしゃって下さい」と聞きますよというポスターを外来ロビーや検査室前に貼った
・患者誤認が増えた時期に「同姓者数のニュース」を発行したり確認方法を繰り返し周知した。 数ヶ月効果あっても数ヶ月でもとに戻る状況はあった。
・ 患者誤認防止のために名前を名乗ってもらうキャンペーンを期間を設けて院内全体で取り組んだ
・ 外来患者へ「診察券持参」をポスター等で呼びかけを行った結果、検査時に診察券を提出してくれるようになった
・口頭指示の内容を調査し、診療科ごとに公表した
・ 同姓同名患者がいて、患者誤認のリスクがあることを患者自身にも説明しながら確認作業を行っている
・普段からルールを逸脱していることをお互いに注意できるような関係性を構築している段階
❈ 200ー299床
・配膳の間違い(誤配膳)があり、患者確認の具体的な方法を研修やラウンドで繰り返し伝えた。確認方法について遵守率が必ず上がっているかは不明だが、ラウンドなどの確認時に正しい方法を述べることができるようになっている
・どんなにアナウンスしても守ってくれないので、ありません
❈ 300ー399床
・取り組みは行ったが、遵守率やレポートの報告数には影響しなかった
・ なかなか思うようにできず、悶々としています。遵守状況を確認できるような工夫は出来ていないのが現状
❈ 400床以上
・インシデントの集計と分析結果をまとめ、部署ごとの傾向や対策方法を院内で発表し、周知を図っている
・患者誤認の多い部署の部署カンファレンスに医療安全管理者が介入し、医療安全で分析結果を提供し、解決策の検討を部門で実施してもらった
・気管カニューレの誤挿入について、医療安全でのマニュアル作成、医療安全管理委員会の他、医局会、病院連絡会議で周知した
・院内ラウンドを実施し、患者確認や薬剤確認の手順の実施状況の確認を実施した
・看護部委員会活動に取り込み、強化指導、手順テスト実施した
・ ルールの遵守率の測定をしていない
・CT、MRI読影結果の確認不足による「依頼目的以外の重要な所見」の見落とし防止策の実施
・酸素ボンベの元栓を替え元栓の閉め忘れを防止策の実
Q8.ルール違反や、ルール遵守について、ご意見等がありましたら自由に記載してください。
❈ 99床未満
・中小病院でルールを決めても人の入れ替わりが多くうまくいかない。シンプルなルールに統一すればよいが、部署や医師にあわせた適応がなされており、ルールだけが現場がうまく回る要因でもない
・毎回アナウンスや、勉強会を実施するが守ってくれないスタッフも多いので、言い続けるのも負担
・ルールは、2人以上の人が集まった時の認識のずれをなくしてくれるものだと思う。認識のずれがなくなると、合理的に組織を動かし、目的達成ができると考える。医療安全管理もルールがあることによって合理的に患者と職員を守ることができると思う。職員1人1人のルールに関する認識のずれをなくすためにどうしたらよいかと日々考えている
❈ 100ー199床
・ラウンドして遵守度チェックをしていけば表面的には改善はするだろう。多忙の兼任医療安全メンバーに表面的な改善のために時間を割いてもらうことに抵抗がある
・省略型のルール違反は、省略しても間違いに至らない経験から、恒常的に繰り返されることに繋がる
・医療関係によく見られる無駄なルール(たとえ問題が起きても大きな問題とならないが、ルールにしているため時間・コストが合わせて割かれる)必要なルールは徹底する必要があるが、無駄なルールが多すぎるため、ルールの周知や徹底が難しい。悪く言えば、日本人の民度が低くなっているため、どんどんルールが必要になっている
・常にPDCAサイクルの確認 やったあとの回収・振り返りの習慣が無いと厳しいと思っている
・現場にそぐわないルールはいくらマニュアルを作っても守られない。 運用ステップは3段階まで
・手順が細かく覚えきれない現実があると考えます。現場の大変さが拍車をかけ、ローカルルールの発生や、手順を省くといった行動が出てくる。まずは、手順が現状に合っているのか見直しを業務委員会に依頼し、こうしなさいと手順を延々と記載するより、絶対やってはいけないことは何かという思考で省いてはならないポイントを明確に単純明快な手順にしなければルールは守れないような気がしているが、なかなか難し状況。特に、部署の管理者の考え方によっても大きく変化する
❈ 200ー299床
・確認不足が毎年30%を占め、ヒューマンエラーが消えない状況。多忙な中、最低限守っておかなくてはいけないルールがあると思うが、できないことに対策も困っている
・病院組織のように、ライセンスで階級付けされているとどうしても言いにくくて見過ごす状況が生まれる。特に医師に対してルールを逸脱していることを指摘できる、指摘し合える環境がない。特に医師同士は見て見ぬふりをしあう集団。いまだに「主治医に責任があるから」「主治医の判断したことに口出しはできない」など、医師が平気で話している(そうではない医師もいる)
❈ 300ー399床
・「分かってはいるが しない、できない」現状がある。時間切迫や多重業務が多いのが原因にあると感じる。多くはうまく行っている為、確認をしなくても大丈夫と思っているのではないかと感じる。習慣化していくためには、繰り返し周知や啓発をするしかないと考えている
・看護業務などでは遵守すべきルールが非常に多く、インシデント・アクシデント報告には正しく理解できていないとこから生じた事象が多く認められる
・患者誤認防止のためではあるが、総合受付・会計では十分に遵守されていない。直接的な医療提供部門でないため「氏名を名乗らせる」ということに、抵抗感があるようである
・ルールはあっても遵守できているか評価することが難しい(他者評価する時間がとりづらい)
・改善策としてルールを増やすのではなく、現在のルールが「なぜ守られなかったのか」を分析することが重要である。そのためには、日頃から報告しあえる環境作りをおこない、誰もが患者の安全・自分の安全として考えられることが基盤となる
・ルールを遵守しなかったことで、患者に不利益があった、またはある可能性について説明を加えることで、共有された職員に効果的に伝えることができると思う
・ルールの遵守率の測定方法がわからない
・①職員の入退職(特に研修医)が多いため”ルールはシンプル”にと検討している。全職員にポケットマニュアルなども配布(オリエンテーションも実施)しているがほとんど活用されず、インシデント発生時のヒアリングで「そのようなルールは知らない」と回答されることが多い。 ②ルールを遵守している部署では、インシデントが少なく業務も整理され時間外も少ない。共有していこうとするが「当部署とは違うから」とルールの統一ができない
❈ 400床以上
・薬剤に関するインシデントは、確認漏れ等のルール違反によるものが圧倒的に多い。「守らなくても大きな被害にならないし・・・」と安全が軽視される文化を変えたい
・職員の入退職に伴い、新たに周知する場面を設けているが、職員側が他人事のように思い、考える事が希薄になってきていると感じている
・施設によりルールが異ならないよう基本ルール(患者確認方法)は全国で統一して欲しい
・どのような取り組みをしたらルールを守ることができるのか具体的な取り組みや成功例を知りたい。特に医師は組織のルールに関心がない、独自のルールがある方が多いと感じている。医師への働きかけが難しい






